Rifaximin giảm nguy cơ biến chứng của xơ gan và tăng tỷ sống còn ở bệnh nhân có tiền sử bệnh não gan
Nghiên cứu: “Rifaximin giảm nguy cơ biến chứng của xơ gan và tăng tỷ sống còn ở bệnh nhân có tiền sử bệnh não gan”
Lược dịch và biên soạn Ths.BS.CK1. Nguyễn Hồng Thanh
Giảng viên BM Nội Tổng Quát
Trường Đại Học Y Khoa Phạm Ngọc Thạch
Đại cương
Xơ gan là một trong những nguyên nhân gây tử vong hàng đầu trên toàn thế giới, và làm giảm đáng kể chất lượng cuộc sống của người bệnh và gây ra gánh nặng đáng kể cho các hệ thống chăm sóc sức khỏe y tế. Theo số liệu của Tổ chức Y tế Thế giới, xơ gan là nguyên nhân tử vong thứ 12 trên toàn thế giới, chiếm hơn 1 triệu ca tử vong trong năm 2012, và chi phí điều trị bệnh xơ gan cũng như biến chứng của bệnh rất lớn. Tăng áp lực tĩnh mạch cửa góp phần làm gia tăng các biến chứng của xơ gan như báng bụng, bệnh não gan (HE), hội chứng gan-thận (HRS), xuất huyết tiêu hóa do vỡ giãn tĩnh mạch thực quản- tĩnh mạch dạ dày. Các phương pháp điều trị nhằm điều trị nguyên nhân, ngăn ngừa biến chứng và kéo dài thời gian sống còn ở những bệnh nhân xơ gan mất bù.
Gần đây, một số nghiên cứu báo cáo rằng có những thay đổi tiến triển trong hệ vi sinh đường ruột xảy ra ở bệnh nhân xơ gan, và những thay đổi này có thể liên quan đến cơ chế bệnh sinh của các biến chứng xơ gan. Tỷ lệ phát triển quá mức của vi khuẩn ruột non ở bệnh nhân xơ gan cao, dao động từ 30% đến 70%. Sự phát triển quá mức của vi khuẩn có thể làm tăng tính thấm mao mạch và chuyển vị của ruột, cũng như tăng mức nội độc tố và các tế bào tiền viêm lưu hành, có thể góp phần vào cơ chế bệnh sinh của các biến chứng xơ gan liên quan đến tăng áp cửa. Gần đây, các nghiên cứu cho thấy kháng sinh đường uống có thể giúp giảm sự phát triển quá mức của vi khuẩn ruột non, có thể ngăn ngừa các biến chứng xơ gan.
Rifaximin, một dẫn xuất bán tổng hợp của rifamycin, thuốc được hấp thụ tối thiểu vào hệ tuần hoàn và chủ yếu tác động tại chổ chống lại cả vi khuẩn đường ruột hiếu khí và kỵ khí. Thuốc có nguy cơ thấp gây ra sự đề kháng của vi khuẩn toàn thân. Gần đây, các nghiên cứu lâm sàng đã cho thấy Rifaximin duy trì sự thuyên giảm của bệnh não gan và giảm nguy cơ nhập viện liên quan đến bệnh não gan, cũng như giảm nguy cơ tái phát của bệnh não gan. Trong nghiên cứu này, các tác giả muốn đánh giá rằng liệu Rifaximin có thể gia tăng thời gian sống còn và giảm các biến chứng khác của bệnh xơ gan không.
Đối tượng và phương pháp nghiên cứu
Đối tượng bệnh nhân
Nghiên cứu đoàn hệ hồi cứu, tiến hành ban đầu trên 1467 những bệnh nhân được chẩn đoán mắc bệnh não gan- xơ gan và hồi phục sau khi điều trị y tế tại Bệnh viện Đại học Quốc gia Seoul, Seoul, Hàn Quốc từ tháng 1 năm 2010 đến tháng 6 năm 2015.
Chẩn đoán xơ gan:
- Tiểu cầu < 100.000/mm3 và các dấu hiệu gợi ý xơ gan trên siêu âm gan thô sần kèm lách to >12cm
- Các dấu hiệu hội chứng tăng áp cửa: báng bụng trên siêu âm hoặc CT, dãn tĩnh
mạch thực quản- dạ dày trên nội soi hoặc CT, não gan.
Chẩn đoán não gan: HE được chẩn đoán dựa trên các dấu hiệu thần kinh cơ và Thang điểm West Haven (HE; giai đoạn ≥2, giảm HE; giai đoạn 0 hoặc 1) dựa trên những thay đổi trong trạng thái ý thức, trí tuệ, chức năng và hành vi.
Các tiêu chuẩn loại trừ:
- HE tái phát trong vòng 2 ngày sau khi khôi phục HE ban đầu (n = 140)
- BN tử vong sau 2 ngày hồi phục HE (n=37)
- Xuất hiện các biến chứng nhiễm trùng dịch báng (SBP), hội chứng gan thận (HRS), xuất huyết tiêu hóa do tăng áp cửa trong vòng 2 ngày sau hồi phục bệnh HE (n=234)
- Tiền căn TIPS (n=14)
Sau loại trừ còn lại 1042 bệnh nhân đưa vào nghiên cứu, chia thành 2 nhóm có ung thư biểu mô tế bào gan (HCC) và không có ung thư biểu mô tế bào gan. Trong mỗi nhóm chia thành nhóm Rifaximin (bệnh nhân được điều trị bằng Rifaximin 600mg 2 lần/ngày kết hợp với lactulose 30-60ml 3 lần/ngày) và nhóm chứng (bệnh nhân được điều trị bằng lactulose không kèm theo Rifaximin).
Sơ đồ nghiên cứu
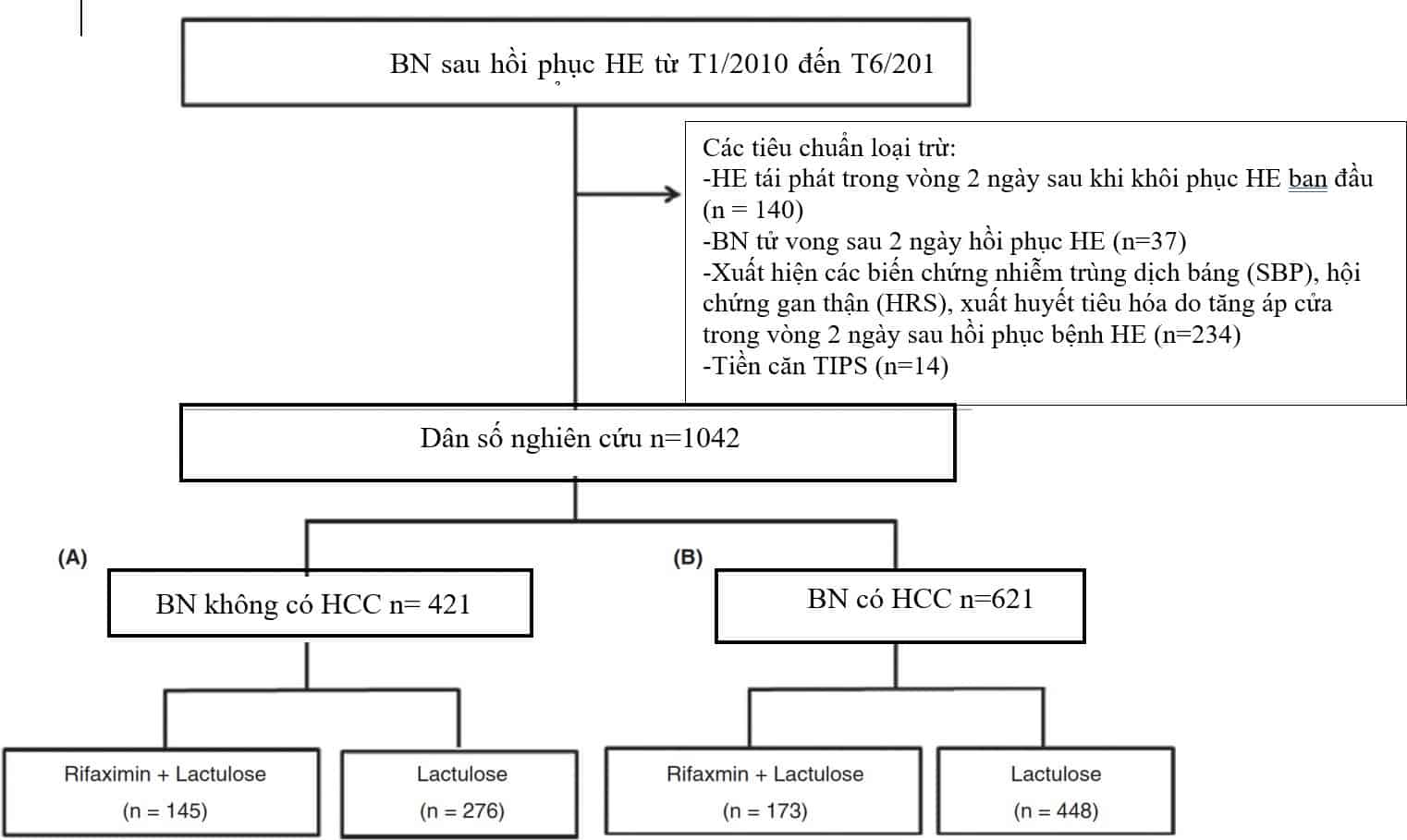
Kết cục lâm sàng và theo dõi đánh giá
Tiêu chí đánh giá chính là thời gian sống còn của bệnh nhân, các tiêu chí phụ là tình trạng tái phát của bệnh HE, xuất hiện biến chứng nhiễm trùng dịch báng, hội chứng gan thận và xuất huyết tiêu hóa do tăng áp cửa. Thời gian theo dõi bắt đầu từ ngày xuất viện sau hồi phục bệnh não gan. Tất cả các kết cục được đánh giá sau thời gian theo dõi tối đa. Tuân thủ dùng thuốc khi BN sử dụng >80%.
Phương pháp thống kê
Phép kiểm Chi-square và test -t đánh giá sự khác biệt về các biến số lâm sàng của 2 nhóm. Mô hình Cox, phân tích đa biến, phương pháp Kaplan – Meier, tính NNT (number need to treat)…
Kết quả
Đặc điểm chung dân số nghiên cứu
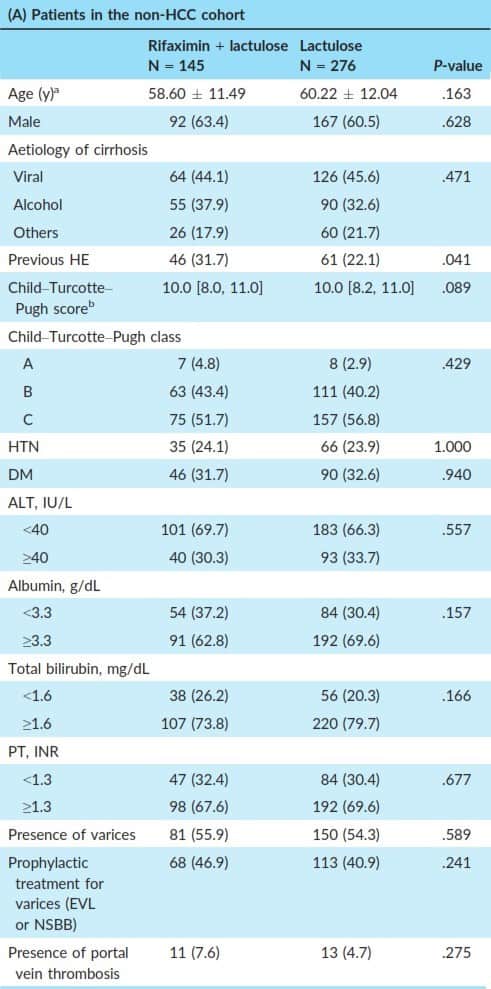
Có 1042 bệnh nhân đưa vào nghiên cứu, trong đó có 421 bệnh nhân không có HCC và 621 bệnh nhân có HCC. Trong 421 bệnh nhân không có HCC, chia thành 2 nhóm, có 145 BN được điều trị với Rifaximin + Lactulose (nhóm Rifaximin), và 276 BN chỉ được điều trị với lactulose (nhóm chứng). Hai nhóm này không có sự khác biệt về tuổi, giới tính, nguyên nhân xơ gan (Bảng 1A). Tỷ lệ BN có tiền căn HE trước đó là cao hơn ở nhóm Rifaximin so với nhóm chứng (31,7% so với 22,1%, P = 0,04)
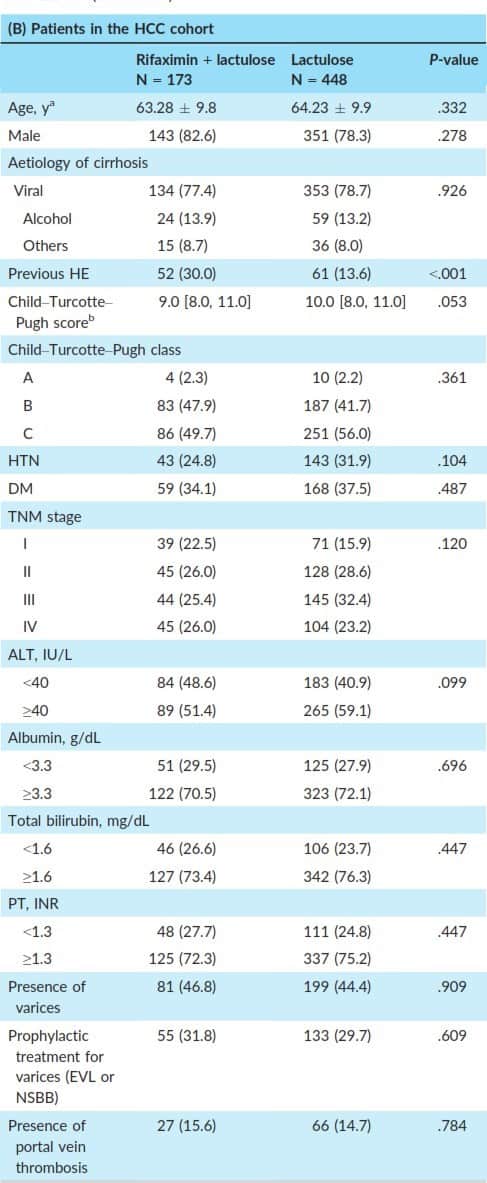
Trong 621 BN có HCC, chia thành 2 nhóm, có 173 BN được điều trị với Rifaximin
+ Lactulose (nhóm Rifaximin), và 448 BN chỉ được điều trị với lactulose (nhóm chứng). Các đặc điểm cơ bản tương tự nhau trong 2 nhóm, ngoại trừ tỷ lệ bệnh nhân bị HE lần trước cao hơn ở nhóm chứng (Bảng 1B). Điểm Child – Turcotte – Pugh và giai đoạn TNM không đáng kể khác nhau giữa các nhóm.
Thời gian theo dõi trung bình là 18,0 tháng (IQR 4,3-36,3 tháng) trong nhóm không HCC và 4,4 tháng (IQR 1,3-16,4 tháng) trong nhóm HCC
Tỷ lệ bệnh nhân có dãn tĩnh mạch thực quản- dạ dày và được điều trị dự phòng (ví dụ, cột thắt tĩnh mạch thực quản EVL hoặc NSBB) không khác biệt đáng kể giữa các nhóm trong cả nhóm không HCC và có HCC
Bảng 1A: Đặc điểm của nhóm bệnh nhân không có HCC
1B: Đặc điểm của nhóm bệnh nhân có HCC
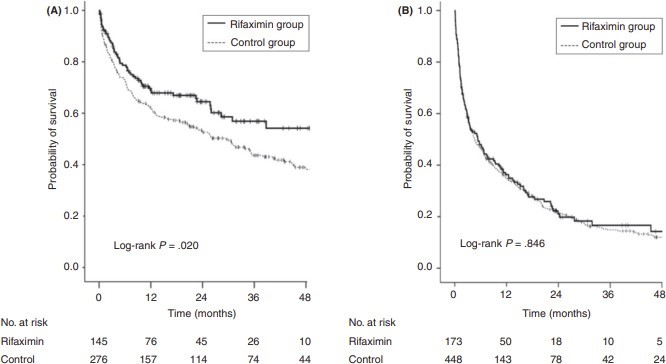
Thời gian sống còn
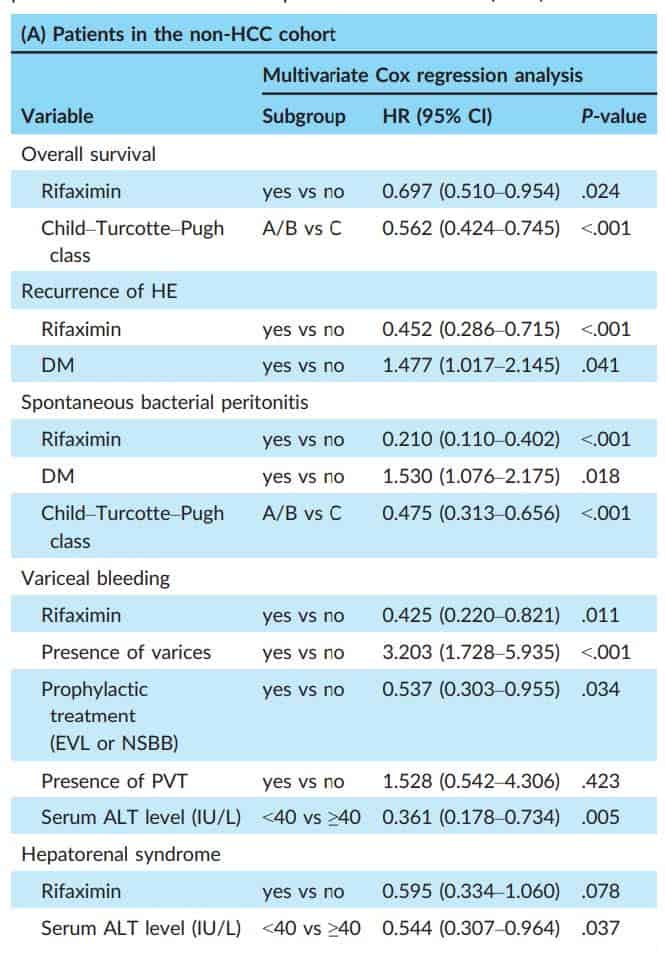
Trong nhóm không HCC, có 210 (49,8%) bệnh nhân tử vong trong thời gian theo dõi: 53 ở nhóm Rifaximin và 157 ở nhóm chứng. Xác suất sống còn tích lũy sau 12, 24, 36 và 48 tháng lần lượt là 70,3%, 67,6%, 64,1% và 63,4% ở nhóm Rifaximin và 63,0%, 54,3%, 47,8% và 44,9% ở nhóm chứng (Hình 2A). Phân tích đơn biến cho thấy điều trị Rifaximin (tỷ lệ hazard, 0,690; khoảng tin cậy 95%, 0,505-0,944; P = 0,02) và nhóm BN Child A / B có nguy cơ tử vong thấp hơn Child C (HR, 0,560; KTC 95%, 0,422-0,741; P <0,001). Phân tích đa biến cho thấy rằng điều trị Rifaximin có liên quan đến giảm nguy cơ tử vong (aHR 0,697; KTC 95%, 0,510-0,954; P = 0,024) sau khi điều chỉnh theo phân nhóm Child-Pugh.
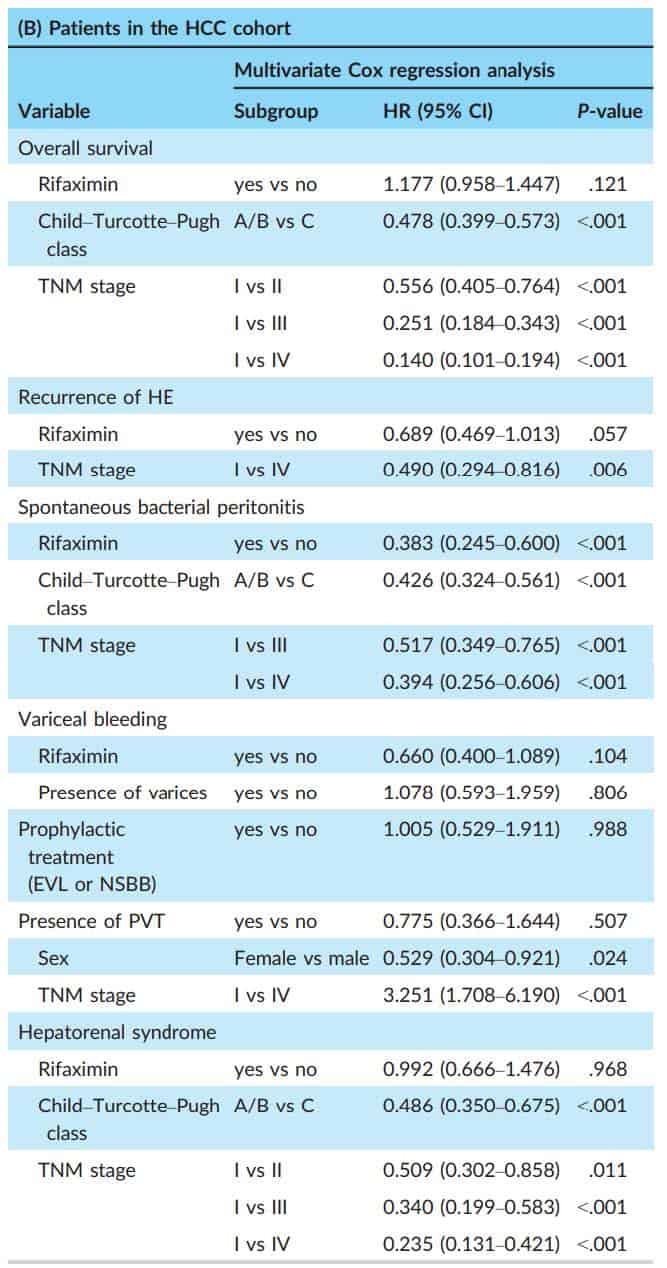
Trong nhóm HCC, có 501 (80,6%) bệnh nhân tử vong trong thời gian theo dõi: 130 ở nhóm Rifaximin và 371 ở nhóm chứng. Xác suất sống còn tích lũy sau 12, 24, 36 và 48 tháng là 38,2%, 27,7%, 26,0% và 24,9% ở nhóm Rifaximin và 35,9%, 25,0%, 19,6% và 18,1% ở nhóm đối chứng. Phân tích đơn biến cho thấy mức alanineaminotransferase (ALT) cao (≥40 IU / L), tiền sử HE, Child C và giai đoạn TNM có liên quan đáng kể với nguy cơ tử vong; điều trị Rifaximin không liên quan đến nguy cơ tử vong. Phân tích đa biến cho thấy Rifaximin không liên quan đến nguy cơ tử vong thấp hơn (aHR, 1,177; KTC 95%, 0,958-1,447; P = 0,121) sau khi điều chỉnh theo Child và giai đoạnTNM.
Phân tích trong toàn bộ dân số nghiên cứu cho thấy điều trị Rifaximin có liên quan rõ rệt đến nguy cơ tử vong thấp hơn ngay cả khi điều chỉnh thuật ngữ tương tác trước và sau khi cân bằng xác suất nghịch đảo. (P = 0.047 và 0.036 tương ứng)
Hình 2. Kaplan – Meier ước tính về thời gian sống còn theo nhóm có điều trị Rifaximin và không có điều trị với Rifaximin
(A). Nhóm không có HCC (B) Nhóm có HCC
Kết cục các biến chứng của tăng áp lực tĩnh mạch cửa
Trong nhóm không HCC, có 115 bệnh nhân bị HE tái phát sau khi phục hồi HE: 23 ở nhóm Rifaximin và 92 ở nhóm chứng. Nhóm Rifaximin cho thấy tỷ lệ HE tái phát thấp hơn đáng kể so với nhóm chứng (HR, 0,449; KTC 95%, 0,284-0,711; P <0,001) (Hình 3) Trong phân tích đa biến, điều trị Rifaximin là một yếu tố nguy cơ âm tính độc lập đối với tái phát HE (aHR, 0,452; KTC 95%, 0,286-0,715; P <0,001) (Bảng 2A). Những dữ liệu này gợi ý rằng 6,1 bệnh nhân cần được điều trị bằng Rifaximin để ngăn chặn đợt HE tái phát trong 1 năm (tức là, NNT = 6,1)
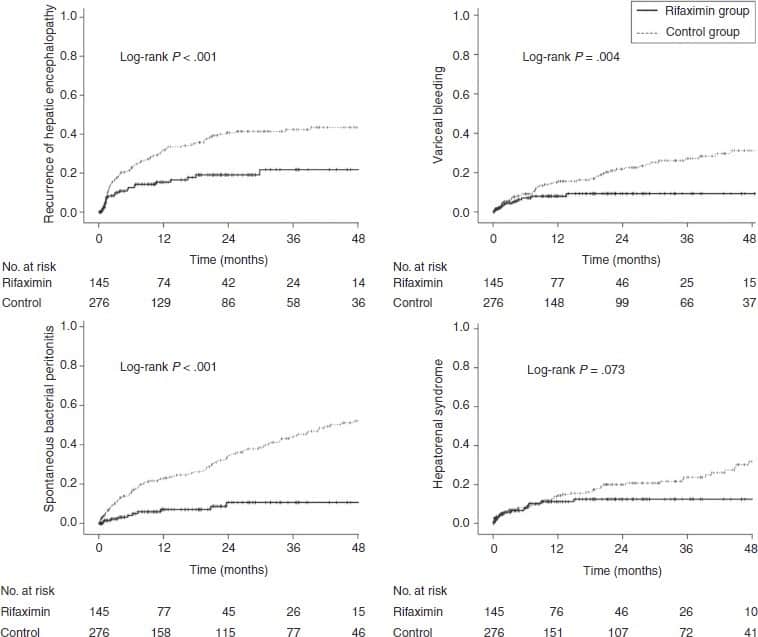
Hình 3. Nguy cơ biến chứng ở nhóm không được điều trị và có điều trị Rifaximin trong nhóm BN không có HCC
A. Tái phát bệnh não gan B. XHTH do tăng áp cửa
C. Nhiễm trùng dịch báng D. Hội chứng gan thận
Trong thời gian theo dõi, 128 bệnh nhân không có HCC bị biến chứng nhiễm trùng dịch báng (SBP): 10 (6,8%) ở nhóm Rifaximin và 118 (42,7%) ở nhóm chứng. Bệnh nhân dùng Rifaximin có nguy cơ bị nhiễm trùng dịch báng thấp hơn đáng kể so với bệnh nhân chỉ dùng lactulose (HR, 0,213; KTC 95%, 0,111-0,408; P <0,001) (Hình 3) Phân tích hồi quy Cox đa biến cho thấy Rifaximin có liên quan đáng kể đến nguy cơ phát triển bệnh SBP thấp hơn (aHR, 0,210; KTC 95%, 0,110-0,402; P <0,001) sau khi điều chỉnh sự hiện diện của bệnh đái tháo đường và nhóm Child (Bảng 2A). Những dữ liệu này gợi ý rằng cần điều trị 5,4 bệnh nhân với Rifaximin để ngăn ngừa SBP trong 1 năm (tức là, NNT = 5,4).
Có 64 BN không HCC bị xuất huyết do vỡ giãn tĩnh mạch: 11 (7,5%) ở nhóm Rifaximin và 53 (19,2%) ở nhóm chứng. Trong thời gian theo dõi, những bệnh nhân được dùng Rifaximin có xác suất chảy máu tĩnh mạch thấp hơn đáng kể so với những bệnh nhân trong nhóm chứng (HR, 0,402; KTC 95%, 0,210-0,770; P = 0,006) (Hình 3) Trong phân tích đa biến, điều trị Rifaximin (aHR, 0,425; KTC 95%, 0,220-0,821; P = 0,011) là một yếu tố nguy cơ âm tính độc lập của chảy máu do giãn tĩnh mạch trong nhóm không HCC sau khi điều chỉnh sự hiện diện của giãn tĩnh mạch trước đó, điều trị dự phòng ( EVL hoặc NSBB) và mức ALT ban đầu (Bảng 2A). Những dữ liệu này cho thấy rằng 11,0 bệnh nhân sẽ cần được điều trị bằng Rifaximin để ngăn ngừa tái phát xuất huyết tĩnh mạch trong 1 năm (tức là, NNT = 11,0).
Biến chứng hội chứng gan thận: trong 71 bệnh nhân không có HCC có 15 (10,3%) ở nhóm Rifaximin và 56 (20,3%) ở nhóm chứng. Mặc dù không có ý nghĩa thống kê, nguy cơ phát triển HRS là nhẹ thấp hơn ở nhóm Rifaximin so với nhóm chứng (HR, 0,594; P = 0,077)
Kết quả trong nhóm HCC, 164 bệnh nhân bị HE tái phát sau khi phục hồi HE ban đầu: 33 (19,0%) ở nhóm Rifaximin và 131 (29,2%) ở nhóm đối chứng. Nguy cơ HE tái phát trong nhóm Rifaximin thấp hơn so với nhóm chứng là 0,656 (KTC 95%, 0,448-0,961; P = 0,030) (Hình 4). Trong phân tích đa biến, điều trị Rifaximin có xu hướng giảm nguy cơ của HE lặp lại (aHR, 0,689; KTC 95%, 0,469-1,013; P = 0,057) (Bảng 2B). Những dữ liệu này cho thấy rằng 9,3 bệnh nhân sẽ cần được được điều trị bằng Rifaximin để ngăn chặn đợt HE tái phát cho 1 năm (NNT = 9,3)
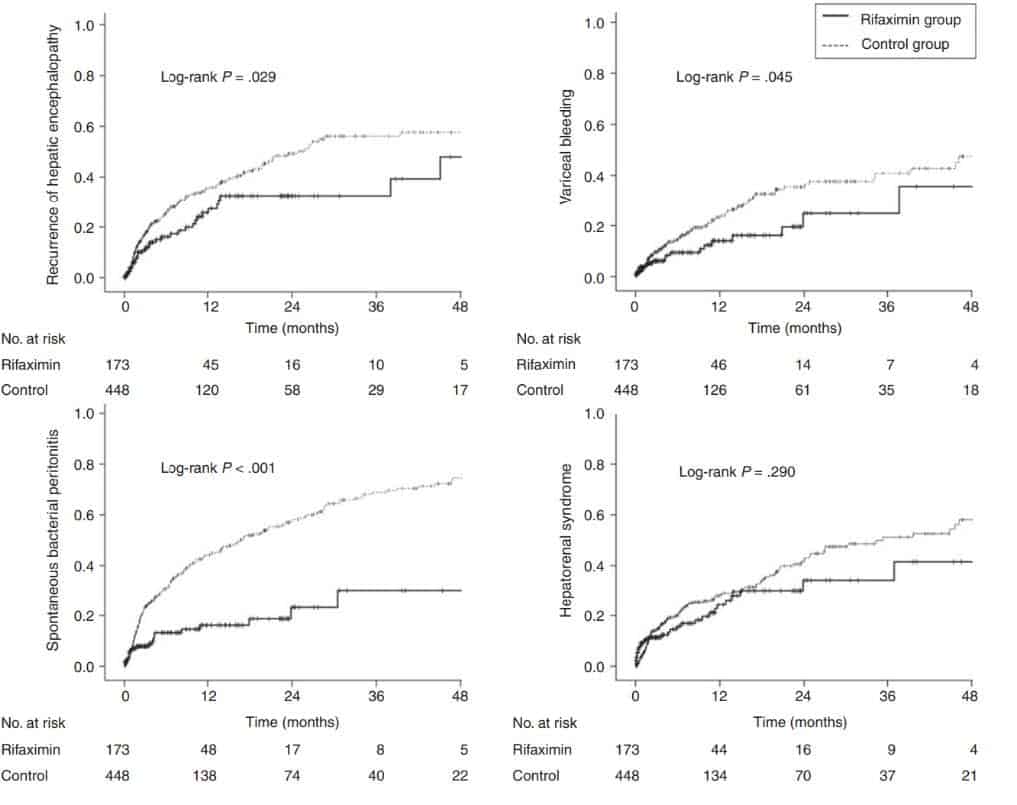
Hình 4: Nguy cơ biến chứng ở nhóm không được điều trị và có điều trị Rifaximin trong nhóm BN có HCC
B. Tái phát bệnh não gan B. XHTH do tăng áp cửa
D. Nhiễm trùng dịch báng D. Hội chứng gan thận
Trong thời gian theo dõi, có 227 bệnh nhân nhóm HCC diễn tiến nhiễm trùng dịch báng: 22 (12,7%) ở nhóm Rifaximin và 205 (48,7%) ở nhóm chứng. Bệnh nhân dùng Rifaximin có tỷ lệ thấp hơn đáng kể xác suất diễn tiến nhiễm trùng dich báng (HR, 0,323; KTC 95%, 0,208-0,502; P <0,001) (Hình 4). Phân tích hồi quy Cox đa biến cho thấy rằng Rifaximin có liên quan đến việc giảm nguy cơ diễn tiến nhiễm trùng dich báng (aHR, 0,383; KTC 95%, 0,245-0,600; P <0,001) sau khi điều chỉnh cho lớp Child – Turcotte – Pugh và giai đoạn TNM (Bảng 2B). Những dữ liệu này gợi ý rằng 3.7 bệnh nhân cần được điều trị bằng Rifaximin để ngăn ngừa diễn tiến nhiễm trùng dich báng trong 1 năm (tức là NNT = 3,7).
Tổng số 105 bệnh nhân HCC có tiến triển xuất huyết do tăng áp cửa: 19 (10,9%) BN trong nhóm Rifaximin và 86 (19,1%) trong nhóm chứng. Trong thời gian theo dõi, những BN được điều trị với Rifaximin có xác suất xuất huyết tiêu hóa thấp hơn đáng kể so với nhóm đối chứng (HR, 0,604; KTC 95%, 0,367-0,993; P = 0,047). Theo phân tích đa biến, điều trị Rifaximin không phải là một yếu tố dự báo độc lập của biến chứng xuất huyết (aHR, 0,660; P = 0,104) sau khi điều chỉnh sự hiện diện của tình trạng dãn tĩnh mach trước
đó, điều trị dự phòng (EVL hoặc NSBB), sự hiện diện của PVT, giới tính và giai đoạn TNM của HCC (Bảng 2B).
Nhóm Rifaximin cho thấy xu hướng giảm nguy cơ phát triển hội chứng gan thận HRS hơn nhóm chứng trong nhóm HCC, nhưng sự khác biệt chưa có ý nghĩa thống kê (HR, 0,812; P = 0,292)
Trong toàn bộ dân số nghiên cứu, mối liên hệ giữa điều trị Rifaximin và các kết cục lâm sàng là đáng kể, bao gồm cả tái phát HE (P <0,001), nhiễm trùng dịch báng (P <0,001) và xuất huyết tiêu hóa tăng áp cửa (P = 0,001).
Bảng 2 Phân tích đa biến các kết cục lâm sàng ở nhóm BN có và không có HCC
(A) Nhóm BN không có ung thư tế bào gan HCC
(B) Nhóm BN có ung thư tế bào gan HCC
Bàn luận và kết luận
Kết quả của nghiên cứu này nhận thấy rằng trong nhóm bệnh nhân không mắc ung thư biểu mô tế bào gan, điều trị Rifaximin giúp giảm nguy cơ tử vong, kéo dài thời gian sống còn và giảm nguy cơ phát triển các biến chứng xơ gan, bao gồm bệnh não gan tái phát, nhiễm trùng dịch báng và xuất huyết tiêu hóa do tăng áp cửa. Trong số những bệnh nhân bị ung thư biểu mô tế bào gan, Rifaximin không liên quan đến giảm nguy cơ tử vong, mặc dù nó làm giảm nguy cơ tiến triển nhiễm trùng dịch báng.
Thời gian theo dõi trung bình trong nghiên cứu này là 18,0 tháng và kết quả đã chứng minh Rifaximin kéo dài thời gian sống còn trong thời gian theo dõi dài hơn so với các nghiên cứu trước đây.
Sự phát triển quá mức của vi khuẩn ruột non trên bệnh nhân xơ gan là phổ biến và có liên quan đến nội độc tố toàn thân, tăng tình trạng tăng áp lực tĩnh mạch cửa. Những dữ liệu từ nghiên cứu này cho thấy Rifaximin có thể góp phần vào kiểm soát sự mất cân bằng hệ vi sinh vật đường ruột và hoạt động như một tác nhân quan trọng để kiểm soát sự phát triển quá mức của vi khuẩn đường ruột. Từ đó cho thấy hiệu quả của Rifaximin đối với các độc tố có nguồn gốc từ hệ vi sinh đường ruột, giảm sự phát triển quá mức của hệ vi khuẩn đường ruột giúp cải thiện huyết động tại gan, ngăn ngừa biến chứng nhiễm trùng dịch báng và giảm nguy cơ tử vong. Kết quả nghiên cứu cho thấy rằng nguy cơ nhiễm trùng dịch báng thấp hơn đáng kể ở nhóm BN được điều trị Rifaximin so với nhóm chứng trong nhóm bệnh nhân không có ung thư tế bào gan. Điều trị Rifaximin cũng là một yếu tố độc lập để ngăn ngừa xuất huyết tiêu hóa do tăng áp lực tĩnh mạch cửa.
Trong nhóm BN có ung thư tế bào gan (HCC), điều trị Rifaximin hiệu quả ít hơn trong nhóm BN không có ung thư tế bào gan về kết cục giảm nguy cơ biến chứng xơ gan, ngoại trừ giảm nguy cơ biến chứng bệnh não gan. Điểm Child – Turcotte – Pugh không khác biệt đáng kể giữa nhóm không HCC và nhóm HCC trong nghiên cứu của chúng tôi (P = 0.158). Các nghiên cứu trước đây báo cáo rằng HCC là một yếu tố độc lập góp phần vào tiên lượng xấu của bệnh não gan.
Tóm lại, kết quả nghiên cứu này cho thấy điều trị Rifaximin có ý nghĩa liên quan đến giảm nguy cơ tử vong và nguy cơ tiến triển biến chứng nhiễm trùng dịch báng, xuất huyết tiêu hóa do tăng áp tĩnh mạch cửa và não gan tái phát ở những bệnh nhân không mắc ung thư biểu mô tế bào gan. Mặc dù Rifaximin không liên quan đến việc giảm nguy cơ tử vong ở bệnh nhân mắc ung thư tế bào gan, tuy nhiên nghiên cứu đã chứng minh là Rifaximin có liên quan đến việc ngăn ngừa các biến chứng liên quan đến tăng áp lực tĩnh mạch cửa trong nhóm này. Cần thêm nhiều nghiên cứu ngẫu nhiên, với cỡ mẫu lớn để đánh giá hiệu quả tổng thể của Rifaximin ở những bệnh nhân có tiền căn bệnh não gan trước đó.
Các từ viết tắt
BN: Bệnh nhân
EVL: endoscopic variceal ligation (cột thắt tĩnh mạch thực quản bằng nội soi) HE: hepatic encephalopathyh (bệnh não gan)
HCC: hepatocellular carcinoma (ung thư tế bào gan) HRS: hepatorenal syndrome (hội chứng gan thận) INR: international normalised ratio;
IQR: Interquartile Range (khoảng tứ phân vị)
NSBB: non-selective beta-blockers (ức chế beta không chọn lọc) PT: prothrombin time;
SBP: spontaneous bacterial peritonitis; viêm phúc mạc tự phát (nhiễm trùng dịch
TIPSS: transjugular intrahepatic porto-systemic shunt; tạo thông cửa-chủ trong gan TNM: tumor, node, metastasis ( đánh giá giai đoạn của khối u, hạch, di căn)
Tài liệu tham khảo
(1). Bass NM, Mullen KD, Sanyal A, et al (2010). “Rifaximin treatment in hepaticencephalopathy”. N Engl J Med.362:1071-1081.
(2). Bajaj JS, Heuman DM, Hylemon PB, et al (2014). “Altered profile of human gut microbiome is associated with cirrhosis and its complications”. J Hepatol.60:940-947.
(3). Bajaj JS, Barrett AC, Bortey E, Paterson C, Forbes WP (2015). “Prolonged remission from hepatic encephalopathy with Rifaximin: results of a placebo crossover analysis”. Aliment Pharmacol Ther ;41:39-45.
(4). Chen Y, Yang F, Lu H, et al (2011). “Characterization of fecal microbial communities in patients with liver cirrhosis”. Hepatology.;54:562-572.
(5). Kang, S H et al. (2017): “Rifaximin treatment is associated with reduced risk of cirrhotic complications and prolonged overall survival in patients experiencing hepatic encephalopathy.” Alimentary pharmacology & therapeutics vol. 46,9 845-855. doi:10.1111/apt.14275
(6). Mathers CD, Lopez AD, Murray CJL (2006). “The burden of disease and mortality by condition: data, methods, and results for 2001”. In: Lopez AD, Mathers CD, Ezzati M, Jamison DT, Murray CJL, eds. Global Burden of Disease and Risk Factors. Washington, DC: International Bank for Reconstruction and Development/The World Bank. 68-72.
(7). Prasad S, Dhiman RK, Duseja A, Chawla YK, Sharma A, Agarwal R (2007). “Lactulose improves cognitive functions and health-related quality of life in patients with cirrhosis who have minimal hepatic encephalopathy”. Hepatology. 45:549-559.
(8). Vilstrup, Hendrik, et al. (2014), “Hepatic encephalopathy in chronic liver disease: 2014 Practice Guideline by the American Association for the Study Of Liver Diseases and the European Association for the Study of the Liver”. 60(2), pp. 715-735.





